低出生体重児の
成長・発達やサポートなど
小さく生まれた赤ちゃんは、ママの子宮の外で生活するには未熟なことが多く、特別なケアや治療が必要なことがよくあります。ここでは、小さく生まれた赤ちゃんの成長・発達の特徴、起こりやすいこと、受けられるサポートなどについて紹介します。
小さく生まれた
赤ちゃんについて
生まれたときの体重や在胎週数(ママのお腹の中にいた期間)によって
分類されます。

-
1-1. 低出生体重児とは
生まれたときの体重(出生体重)が2500g未満の赤ちゃんを低出生体重児といいます。
低出生体重児は、出生体重によって以下のように分類されます。(図1)
低出生体重児:出生体重2500g未満の赤ちゃん
極低出生体重児:出生体重1500g未満の赤ちゃん
超低出生体重児:出生体重1000g未満の赤ちゃん図1出生体重による分類 
-
1-2. 早産児とは
赤ちゃんは通常、妊娠37~41週で生まれ、この期間に生まれた赤ちゃんを正期産児といいます。これに対し、ママのお腹の中にいた期間(在胎週数)が37週より早く生まれた赤ちゃんのことを早産児といいます。(図2)
在胎週数が34~37週未満の赤ちゃんを後期早産児といいます。正期産児に近い体格で生まれてくることも多いですが、体格が正期産児と同じくらいでも、正期産児より未熟なことも多く、上手に哺乳ができなかったり、黄疸や低血糖になりやすかったりなど、適切な対応やケアが必要となることもあります。
在胎週数が35週未満の赤ちゃんなど特に未熟な場合には、NICU(新生児集中治療室)などへの入院が必要となります。図2在胎期間による分類 
小さく生まれた赤ちゃんの成長・発達
小さく生まれた赤ちゃんの成長・発達について解説します。
-
2-1. 修正月齢とは
実際の誕生日ではなく、出産予定日から数えた月齢のことです。低出生体重児や早産児の成長や発達を見ていく際に用いられます。(図3)
図3修正月齢について 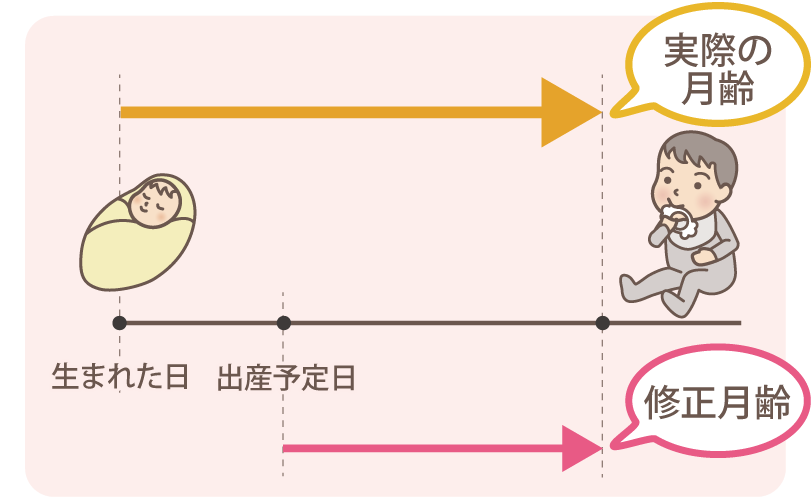
例えば
出産予定日より2か月早く生まれた赤ちゃんの場合
・生後3か月時点で、修正月齢は1か月
・生後6か月時点で、修正月齢は4か月
と数えられます。 -
2-2. 小さく生まれた赤ちゃんの
成長・発達のとらえ方早く生まれた赤ちゃんの場合、生後4か月になっても首がすわらない、生後6か月になっても寝返りしないなど、成長・発達について心配になることがあるかもしれません。体の大きさ(成長)や発達を評価する場合は、生まれてからしばらくは修正月齢でも見ていきます。
出生体重が小さいほど、修正月齢で見てもなお運動発達がゆっくり進む傾向があります。いつまで修正月齢を使うかについては明確な答えはありませんが、3歳までは修正月齢・年齢で見ていくことが多いようです。在胎週数34~36週の後期早産児では、1歳程度で実際の月齢の標準的な成長・発達に追いつくことが多いでしょう。
-
2-3. 低出生体重児の身体発育曲線
身体発育曲線とは、こどもの身長や体重などの成長の過程を見る指標です。母子健康手帳にある乳児身体発育曲線では、身長は40㎝から始まっており、極低出生体重児では記録できないことがあります。そのため、医療機関でのフォローアップや乳幼児健康診査(乳幼児健診)の際には、低出生体重児用の身体発育曲線 をあわせて使うこともあります1)。低出生体重児用の身体発育曲線は、出生体重と性別によって異なるため、該当する身体発育曲線に継続的に記入していきます。(図4)
図4【男子:1000~1500g未満で出生】
医療機関退院後の低出生体重児の身体発育曲線(身長・体重24か月まで)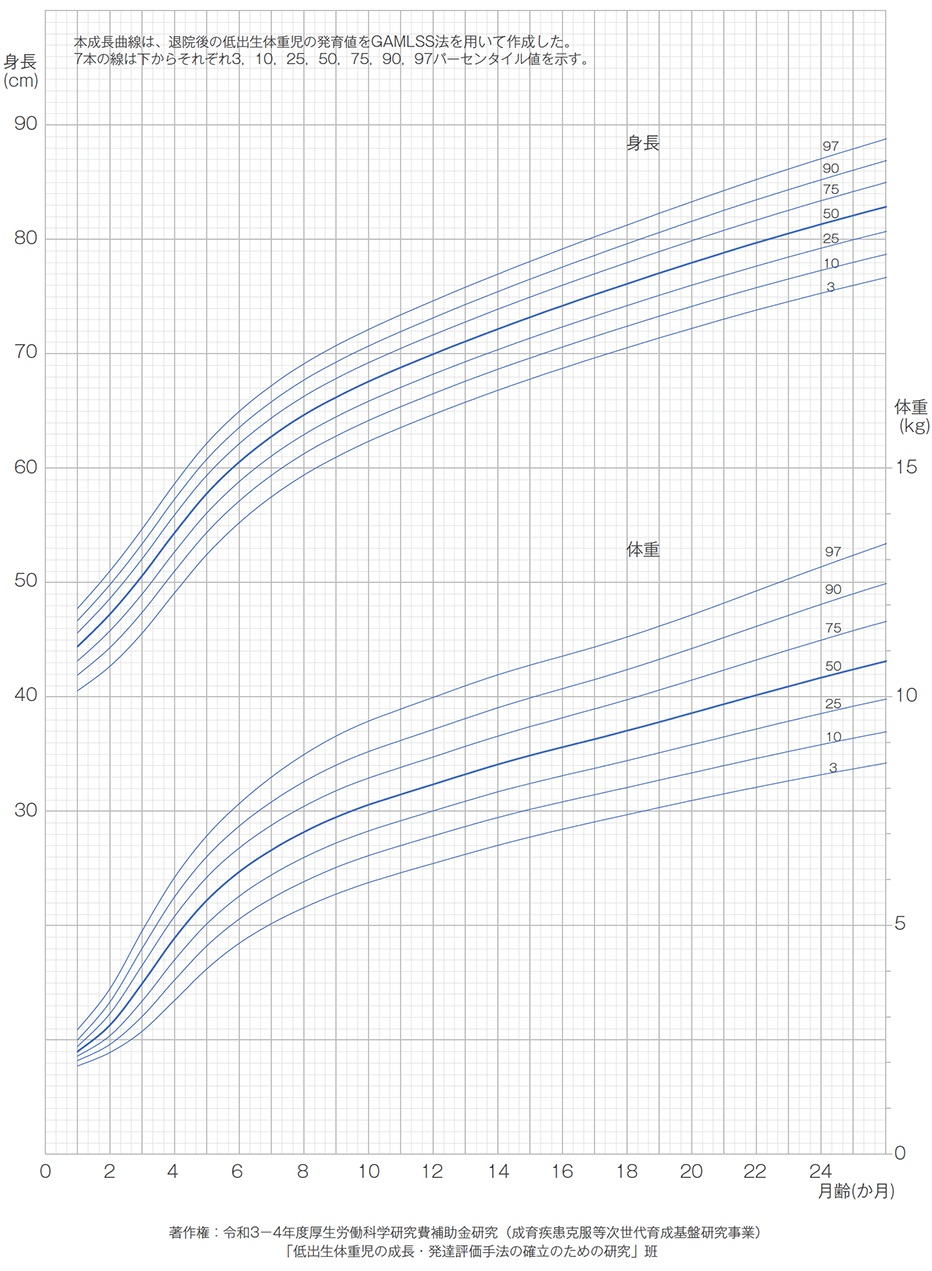
-
2-4. 低出生体重児の成長について
こどもの成長には個人差があり、栄養法、こどもの状態によって変わります。帯の傾きに沿って数値が増えているかを目安とし、一人一人の状況に応じた成長を遂げているか見ていきます。成長などに関して心配や不安なことなどがある場合は、かかりつけの医療機関などに相談しましょう。
小さく早く生まれた
赤ちゃんに
起こりやすいこと2)
小さく早く生まれた赤ちゃんは、ママの子宮の外で生活するには未熟なことが多く、特別なケアや治療が必要なことがよくあります。小さく生まれた赤ちゃんはNICU(新生児集中治療室)やGCU(新生児回復室)で治療を受けます。体温調整が未熟で低体温になりやすいため、安定するまで保育器の中で過ごします。
ここでは、体の機能がより未熟である極低出生体重児(1500g未満児)を中心に、新生児期に起こりやすいことについて解説します。赤ちゃんのことを考えて不安になってしまうことがあるかもしれませんが、これらすべてがお子さんに起こるわけではありません。不安なことや心配なことは医師や看護師に聞いてみましょう。

-
3-1. 肺
早く生まれると、肺サーファクタントという肺のふくらみを助ける物質が十分つくられず、酸素を体内に十分に取り込むことができないことがあります。この場合、人工サーファクタントを補充したり、酸素や人工呼吸器などで呼吸をサポートします。
また、早く生まれた赤ちゃんは、成熟するまでの間、時々呼吸を休んでしまうことがあります。呼吸を休む回数が多い場合などは、呼吸を促す薬を投与したり、呼吸をサポートすることがあります。多くの場合は、成熟に伴って改善してきます。 -
3-2. 心臓
赤ちゃんがお腹の中にいるときに使用していた、肺動脈と大動脈をつなぐ「動脈管」とよばれる血管は、通常、生まれて数日の間に自然に閉じますが、早産児ではこの血管がなかなか閉じないことがあります。動脈管が開いたままだと、心臓に負担がかかることがあり、薬や手術などの治療が必要になることがあります。
-
3-3. おなか
出生後すぐに口から十分な栄養をとることが難しいため、代わりに点滴から水分や栄養を補います。小さく生まれた赤ちゃんは腸管も未熟なため、早期には赤ちゃんの腸管に負担があまりかからない母乳を優先して使用することも多くあります。また、小さく生まれた赤ちゃんは免疫力が弱いため、感染症にも注意が必要ですが、母乳の中には病原体から体を守る成分も含まれています。
-
3-4. 黄疸
ほとんどの赤ちゃんでは、生後数日から、皮膚などが黄色くなる生理的な黄疸が見られます。早産で小さく生まれた赤ちゃんは、肝臓の機能が未熟なため、黄疸が強く見られることがあります。強い黄疸に対しては、体に光をあてる光線療法などの治療を数日から1週間程度行います。
-
3-5. その他
出生後しばらくすると、必要に応じて、血液や骨をつくるのに必要な薬を投与したり、目の検査などを行うことがあります。お子さんによって経過は違うため、不安なことや心配なことは医師や看護師に聞いてみましょう。
小さく生まれた
赤ちゃんへの
サポートなど
小さく生まれた赤ちゃんが受けられるサポートを紹介します。赤ちゃんが元気に成長していくためには、ご家族が元気でいることも大切です。受けられる支援を知り、孤立しない子育てをしましょう。

-
4-1. NICU(新生児集中治療室)
入院中のサポート生まれたばかりの赤ちゃんがNICUに入ると、ママもパパも大きな不安を感じることと思います。不安や心配に思っていることは、一人で抱え込まず、家族や担当の医師、看護師等のスタッフに相談をしましょう。
保育器に入っている赤ちゃんに話しかけたり、微笑みかけてみましょう。赤ちゃんの状態や状況に合わせて、赤ちゃんにしてあげられることは変わりますので、医師や看護師などと相談しながら赤ちゃんとの絆を深めましょう。
-
4-2. 低出⽣体重児向けの
⼿帳について小さく早く生まれた赤ちゃん(出生時の体重が1000g未満の超低出生体重児や1500g未満の極低出生体重児)の成長や発達の様子を記録できるように、母子健康手帳を補完するための超・極低出生体重児用の手帳を、都道府県や市町村で作成している場合もあります。
-
4-3. 退院後の地域のサポート
赤ちゃんの入院中または退院後から、市町村の保健師などがご家族と一緒に退院後の生活や支援について考え、退院後は必要に応じ、家庭訪問を行います。お住まいの地域で利用できるサービスなどについて相談してみましょう。
また、主治医や地域のかかりつけ医と相談しながら定期的に受診し、成長や発達を見ていきましょう。 -
4-4. 予防接種や乳幼児健診
予防接種
小さく生まれた赤ちゃんの予防接種は、通常、修正月齢ではなく実際の月齢どおりで接種していきます。医療機関にかかっている場合は、主治医に確認しましょう。
乳幼児健診
自治体による乳幼児健診は、こどもが順調に成長しているかを確認する場であると同時に、日々の生活における育児の不安や悩みを、医師や保健師などに相談できる大切な機会です。忘れずに受診しましょう。
-
4-5. こどもの医療費などの支援
こども医療費について
こどもの医療費を助成する制度です。お住まいの自治体で手続きをすることで助成を受けることができます。各都道府県、市町村によって助成対象の年齢や内容が異なるため、助成の内容を確認しましょう。
未熟児養育医療について
体の発育が未熟なまま生まれた赤ちゃんが、入院治療を受ける場合に、その養育に必要な医療費を助成する制度です。申請方法などの詳細はお住まいの自治体で確認しましょう。
自立支援医療(育成医療)について
体の障害を除去・軽減するための医療について、医療費の自己負担額を軽減する制度です。病気の程度や所得などに応じて制限がありますので、お住まいの自治体に相談しましょう。
小児慢性特定疾病医療費
助成について小児慢性特定疾病にかかった場合、公費で医療が受けられます。自立のための各種支援(自立支援事業)や日常生活用具の給付を受けられる場合があります。お住まいの自治体の窓口に相談しましょう。
【ミニコラム】多胎児の育児に関する
サポートなど3)

ふたごやみつごなど多胎児の妊娠では、赤ちゃんは早産(37週未満での出生)で生まれることが多いことが知られています。また、多胎で生まれた赤ちゃんの7割程度は、2500g未満の低出生体重児で生まれています。
多胎児の育児は、喜びが二人(三人)分ありますが、オムツやミルクなどの経済的な負担、二人(三人)同時の夜泣きや授乳、沐浴など家族だけで育児を行うことは大変です。そのため、多胎児の育児においては、これまでコラムでお話ししてきた小さく早く生まれた赤ちゃんのサポートに加えて、育児のためのサポートも積極的に使いましょう。各自治体などで、多胎妊婦や多胎児家庭へのさまざまな支援を行っています。
多胎妊娠では、切迫早産などの理由で急に入院することがあり、また出産後もこどもたちを連れて自治体に手続きに行くのは大変ですので、できる限り手続きは早めにすませておくとよいでしょう。もし、手続きの前に切迫早産などの理由で急に入院してしまったときには、病院スタッフに相談してみましょう。病院の医療ソーシャルワーカーなどが支援につなげてくれることもあります。
多胎妊婦や多胎児家庭への支援
多胎妊娠の妊婦健康診査支援事業
多胎妊娠の場合、追加で受診する妊婦健康診査に係る費用について、一定額を助成している場合があります。
お住まいの自治体に確認してみましょう。
産前・産後サポート事業
(多胎妊産婦への支援)
多胎のパパママとの交流会(多胎ピアサポート事業)や、外出や育児の支援(多胎妊産婦等サポート等事業)などのサポートを受けられます。地域によってサポート内容は異なるので、妊娠中にお住まいの自治体(こども家庭センターなど)に相談しましょう。
【出典】
1)医療機関退院後の低出生体重児の身体発育曲線(2022年)<出生体重別>:厚生労働科学研究費補助金「低出生体重児の成長・発達評価手法の確立のための研究」2)低出生体重児保健指導マニュアル:平成30年度子ども・子育て支援推進調査研究事業「小さく産まれた赤ちゃんへの保健指導のあり方に関する調査研究事業」
3)多胎児支援のポイント:平成30年度子ども・子育て支援推進調査研究事業 「小さく産まれた赤ちゃんへの保健指導のあり方に関する調査研究事業」


